Diagnosticul testelor de sclerodermie. Tratamentul sclerodermiei sistemice.
Sclerodermia sistemică este o patologie a țesutului conjunctiv care afectează pielea, sistemul musculo-scheletic, organele interne și vasele de sânge. Esența bolii este că circulația sângelui este perturbată, țesutul conjunctiv crește, devine inflamat și îngroșat.
Sclerodermia sistemică se referă la boli autoimune - aceasta înseamnă defecțiuni atunci când începe să atace celulele propriului său corp.
Sclerodermia, care înseamnă literalmente piele tare, se referă la un grup de boli și sindroame care au functia generala indurarea si ingrosarea pielii. Etiopatogenia sa este necunoscută, dar pare să implice trei elemente principale: deteriorarea sintezei de colagen, modificări vasculare și anomalii imunologice. Aproximativ 90% dintre acești pacienți prezintă modificări cromozomiale, dar în acest moment sensul lor nu poate fi explicat. De asemenea, luăm în considerare și posibilitatea presclerodermiei și sclerodermiei sclerodermie sinusoidale pe lângă formele localizate, liniare, morfine și nodulare, care nu apar cu manifestări sistemice.
Clasificarea bolii
În medicină, există mai multe tipuri de boală luate în considerare, fiecare dintre ele diferă în semne și caracteristici.
Acest tip de patologie se caracterizează prin deteriorarea pielii membrelor, feței și trunchiului. Mai mult, leziunile caracteristice în sclerodermia difuză progresează pe parcursul anului și deja la 12 luni după primele leziuni vizibile, procesul afectează aproape toate părțile corpului. Concomitent cu leziunile cutanate, pacienții prezintă sindromul Raynaud - patologie vasculară, care se manifestă prin hipersensibilitate la frig/caldă. Tipul difuz de sclerodermie sistemică se caracterizează prin dezvoltarea rapidă a leziunilor organelor interne.
Cristalele de hidroxiapatită fac parte din osul normal și sunt, de asemenea, responsabile pentru majoritatea calcificărilor țesuturilor moi din organism. În acest caz, scopul nostru este să prezentăm un caz interesant în clinică, precum și o scurtă prezentare actualizată a organizației. Lopez de la Spitalul Clinic Chirurgical Tabrain din Matanzas, cu facilități accesibile la prețuri accesibile.
O recenzie a cărților de medicină internă și dermatologie, precum și o recenzie actualizată a revistelor medicale naționale și internaționale. Aceasta este o femeie albă de 55 de ani care, ca o singură pacientă, relatează că de ani de zile suferă de dureri în vârful degetelor, devenind albastră și apoi foarte roșie pe vreme rece sau băgând mâinile în apă. Cu această ocazie, aproximativ 10 zile mai târziu, vei observa că picioarele și abdomenul sunt umflate și ai puține dificultăți la înghițirea alimentelor solide, așa că te duci în camera de spital și te hotărăști să intri la un examen.
vedere transversală
Se va caracteriza printr-o combinație de simptome de sclerodermie sistemică cu semne ale altor boli reumatismale.
Presclerodermie
Medicii numesc acest tip de boală în considerare cu prudență adevărată sclerodermie, deoarece se caracterizează prin sindromul Raynaud izolat (în paralel cu acesta, nu apar leziuni ale pielii și alte modificări patologice în organism) și prezența autoanticorpilor în sânge.
Examen - un pacient cu umflare severă la picioare, brațe, față și chiar peretele abdominal. Pielea pacientului este groasă, ușor tulbure, dură, greu de ciupit, distal de picioare și brațe și de culoare închisă. Veziculele sunt cianotice și cu mici cicatrici albicioase. Sub unghiile de la picioare sunt noduli calcaroși. Există o mulțime de vene în interiorul pielii, iar membrana mucoasă și limba sunt foarte afectate. Cartilajul atrial este ulcerat și se remarcă prezența plăcilor calcaroase rotunde în creasta atrială. Fața lui are un aspect rigid, gura lui este disproporționat de mică, iar proteza lui, care are o arcada dentară superioară, este mare în raport cu maxilarul.
Acesta este un curs tipic al bolii autoimune luate în considerare - sindromul Raynaud este exprimat, numai după o lungă perioadă de timp apar leziuni limitate ale pielii (picioarele / mâinile / fața sunt expuse la acestea), și chiar mai târziu - semne de afectare a organelor interne. 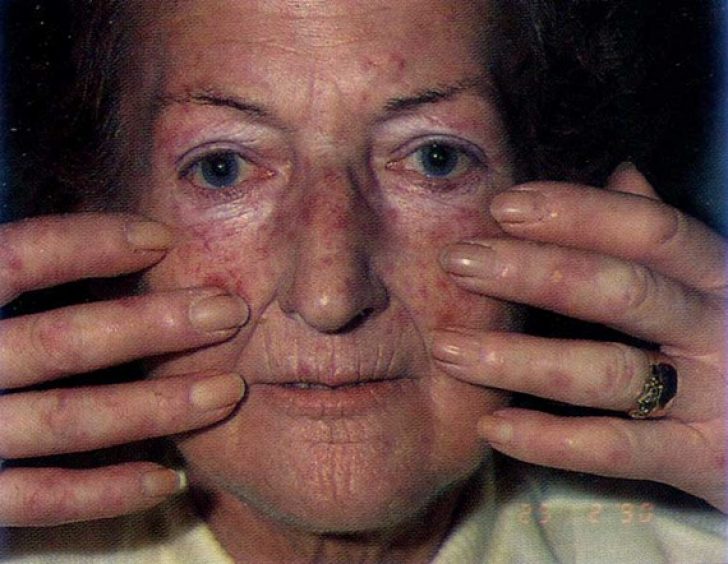
Vedere viscerală
Pentru el, semnul distinctiv este înfrângerea organelor exclusiv interne.
Jugulara este saturată discret, iar zgomotele cardiace sunt ușor aritmice. Tensiunea arterială este normală și pulsul radial. Abdomenul, voluminos, greu de palpat, prezinta o hepatomegalie de 2 cm fara nici o alta visceromegalie. Are varice la extremitățile inferioare și un ulcer pe spatele piciorului drept, nu septic, cu țesut de granulație. Restul testului este negativ. În studii suplimentare, este clar că hemograma completă, sedimentarea RBC, glicemia, creatinina, proteinele totale și fracționate, timpul de protrombină și enzimele hepatice sunt normale.
Un tip separat este considerat forma juvenilă de sclerodermie - acesta este momentul în care boala se dezvoltă în copilărie.
Motive pentru dezvoltarea sclerodermiei
Adevăratele cauze ale apariției și dezvoltării bolii autoimune considerate nu au fost încă stabilite. Medicii au doar presupuneri că sclerodermia are o etiologie ereditară/genetică. Este interesant că pentru o lungă perioadă de timp patologia poate să nu se manifeste în niciun fel și nici măcar să nu progreseze - pare să „pândească” în organism. Provocarea dezvoltării patologiei pot fi tulburări hormonale, boli infecțioase respiratorii acute, orice proces inflamator / infecțios în organism care are loc într-o formă cronică.
Nu se pot efectua studii serologice. Silueta inimii este normală. Pe ECG se observă prezența bătăilor premature atriale izolate, iar ecocardiograma arată suprasolicitarea funcției diastolice fără compromis sistolic. Esofagograma arată un esofag oarecum rafinat, dar fără alte modificări.
Pacienta a fost tratată cu diuretice, vasodilatatoare și nitriți, cu ameliorare în decurs de o săptămână. Examenul clinic al acestui pacient a evidențiat un diagnostic al etiologiei insuficienței cardiace drepte la o persoană cu boală sistemică care părea să fie în concordanță cu aspect, stigmatele sale, colagenază de tip sclerodermie. Au fost excluse patologii precum hipotiroidismul, nefroza, insuficiența hepatică de orice etiologie și se credea că suferea de colagenoză pe toată durata stării clinice.
În plus, leziunile, hipotermia, otrăvirea regulată a corpului cu substanțe chimice și utilizarea pe termen lung a anumitor medicamente pot servi drept „împingere” la evoluția progresivă a sclerodermiei.
Tabloul clinic
Boala luată în considerare este destul de complexă - chiar și tabloul său clinic este multifațet și poate varia în funcție de starea generală de sănătate a persoanei, de nivelul valorii nutriționale și de alți factori externi. Dar, în orice caz, sclerodermia are simptome comune:
În studiul de caz, alte cauze ale hipertensiunii pulmonare au fost excluse din cauza lipsei de dovezi clinice și a insuficienței cardiace adecvate din cauza leziunilor valvulare sau a altor cauze. După examinarea analizei normale a pacientului, autorii au efectuat o biopsie cutanată și musculară și pacientul a fost externat pentru a aștepta rezultatul prin consultație, iar în final acest studiu a oferit un diagnostic definitiv care explică întreg tabloul clinic. A avut o ameliorare simptomatică evidentă cu tratamentul aplicat și o evoluție bună.
- pierderea spontană în greutate - aceasta se întâmplă chiar și cu apetit excelent și absența completă a activității fizice;
- slăbiciune generală și oboseală - această afecțiune este observată de pacienți ca fiind permanentă, mulți medici diagnostichează sindromul de oboseală cronică și prescriu un tratament complet inadecvat;
- neregulate - nu sunt asociate cu nicio răceală și boli infecțioase.
Toate celelalte simptome ale sclerodermiei sunt direct legate de ce parte a corpului este afectată de sclerodermie.
Din nou, s-a demonstrat că examinarea clinică adecvată oferă un diagnostic mai mare; Chiar și atunci când tabloul clinic indică o anumită entitate, nu ne putem permite să depășim obstacolele în calea rezultatelor, deoarece, oricât de rare, bolile pot apărea dacă sunt descrise, pentru că apar, desigur, ori de câte ori sunt suspectate și căutate.
Principiile Harrison de Medicină Internă. manualul de medicină al lui Cecil. a 22-a ed. Prezența clonelor de celule T dominante în sângele periferic al pacienților cu tulburări vasculare de colagen: un studiu prospectiv de 97 de cazuri. Heterogenitate clinică și serologică la pacienții cu anticorpi antigentromici. Artera pulmonară Hipertensiune arterială asociată cu boli ale țesutului conjunctiv. Prevenirea hipertensiunii pulmonare în sclerodermia sistemică - un studiu de cohortă pe 67 de pacienți. Deoarece sclerodermia se numește un grup de boli și sindroame care au caracteristici generale, este întărirea și îngroșarea pielii.
Leziunile cutanate la pacienții cu sclerodermie sunt împărțite în mai multe tipuri:
- Edem dens- pielea capătă o textură foarte densă, este imposibil să o pliați, dacă apăsați pe zona afectată a pielii, va rămâne o gaură. Ridurile sunt netezite pe față, dar acest lucru nu este de bun augur - în curând, dacă este ignorat îngrijire medicală, fata capata o masca mimica absolut zero. Dacă mâinile sunt afectate, atunci degetele devin umflate/dense și devine imposibil chiar să le îndoiți.
- Schimbarea totală sau parțială a culorii pielii- se remarcă alternarea zonelor de piele cu un nivel ridicat de pigmentare și absența sa completă. Pe măsură ce boala progresează, apar „modele” vasculare.
- Subțierea pielii- Pacienții dezvoltă pliuri adânci în jurul gurii, care provoacă durere și îngreunează deschiderea gurii. In general, pielea devine stralucitoare, flasca si ridata.
În această modalitate de entitate, este tipic ca sindromul Raynaud să preceadă de mulți ani prezentarea simptomelor rămase ale bolii. Pot apărea manifestări ale fibrozei pulmonare interstițiale, confirmate clinic prin crestături bibazale, fără nicio altă expresie clinică, care determină hipertensiune pulmonară și insuficiență miocardică. Este o afecțiune rară, mai frecventă la femei decât la bărbați cu vârste cuprinse între 35 și 50 de ani. Aceasta este o entitate rară, dar atunci când există dovezi clinice, ar trebui să insistăm asupra unui diagnostic pozitiv.
În cazul în care boala în cauză progresează activ și pacientul nu primește nicio îngrijire medicală, apar zone atrofiate ale pielii.
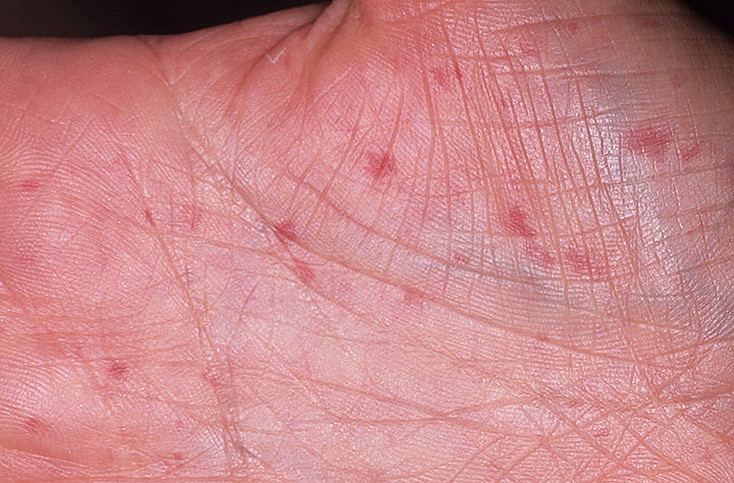
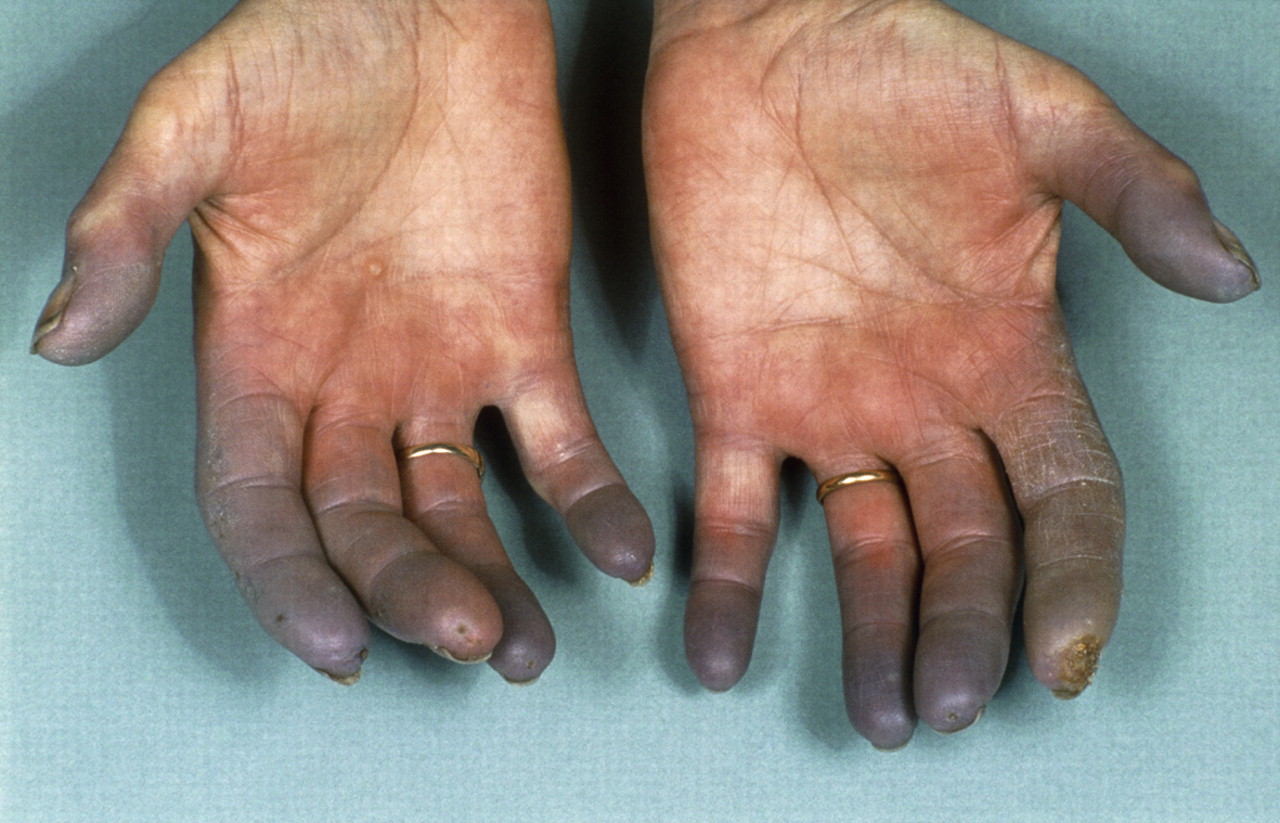
Unul dintre semnele pronunțate ale sclerodermiei sistemice este sindromul Raynaud și, adesea, este singurul simptom. În acest caz, tabloul clinic al bolii în cauză va fi complet identic cu semnele sindromului Raynaud:
Acesta este un caz interesant pentru că a prezentat hipertensiune pulmonară, pulmonară și s-a dezvoltat cu succes. Boala Raynaud este o boală rară care afectează arterele sau vasele de sânge. Uneori este numit fenomen sau sindrom Raynaud. Arterele transportă sângele din inimă către alte zone ale corpului. Boala Raynaud apare atunci când vasele de sânge se îngustează. Aceasta modifică cantitatea de sânge care curge în piele, în special pe degetele de la mâini și de la picioare.
Simptomele bolii Raynaud
Când vasele sunt înguste, ele restricționează sau obstrucționează circulația sângelui. Lipsa sângelui face ca pielea să devină albă sau albastră. De asemenea, puteți simți frig, amorțeală sau durere în zonele afectate. Boala Raynaud este asociată în primul rând cu degetele de la mâini sau de la picioare. În cazuri rare, poate afecta nasul, urechile, mameloanele sau buzele.
- chiar și cu un ușor efect de frig sau orice „scuturare” psiho-emoțională, lumenul vaselor se îngustează. Rezultatul este albirea și amorțeala degetelor, iar după o perioadă scurtă de timp - arsuri și furnicături;
- dacă spasmul vascular persistă, atunci degetele încep să capete o nuanță albăstruie, iar pacientul începe să simtă o durere destul de intensă;
- la efectuarea oricăror proceduri de încălzire, durerea scade, pielea devine roșie.
Notă:dacă sindromul Raynaud progresează activ, nu există prescripții pentru medicamente de la medici, atunci cu o probabilitate de 89% vor apărea în timp ulcere dureroase și care se vindecă lent pe vârful degetelor, iar în cele din urmă se dezvoltă necroza acestora.
Episoadele lui Raynaud pot dura minute sau ore. Ele pot fi frecvente sau răspândite. Anumite evenimente sau medii le pot declanșa. Boala poate afecta un deget sau picior sau se poate răspândi la alții. Când ai terminat, pielea ta se va înroși pe măsură ce sângele revine. Este posibil să simțiți o furnicătură sau o bufnitură când se încălzește din nou. Fluxul de sânge poate dura până la 15 minute pentru a reveni la normal.
Care sunt cauzele bolii Raynaud?
Unele persoane care au boala Raynaud pot dezvolta răni sau infecții ale pielii. Acest lucru apare atunci când episoadele continuă pentru perioade lungi de timp sau reapar. Puțini oameni au leziuni tisulare pe termen lung cauzate de boală. Există două tipuri de boală Raynaud.
Probleme la nivelul sistemului musculo-scheletic
Acestea includ:
- calcifiere- in zona degetelor extremitatilor superioare si localizarea anatomica a articulatiilor se depun saruri de calciu. În exterior, acest lucru se manifestă prin focare albe care sunt clar vizibile prin piele;
- tesuturile musculare- pacientul este în mod constant îngrijorat de durerile în mușchi, care nu sunt asociate cu activitatea fizică;
- articulații mari și mici- pacientul se plânge de durere în ele de natură dureroasă, dimineața se observă severitatea flexiei / extensiei articulațiilor, odată cu evoluția bolii, se dezvoltă rigiditatea mișcărilor;
- oase- sclerodermia progresiva duce la deformarea degetelor, acestea pot fi scurtate si indoite.
Leziuni pulmonare
Simptomele disfuncției pulmonare pot apărea unul dintre primele atunci când alte semne de sclerodermie sunt absente. Cel mai caracteristic simptom al afectării plămânilor va fi respirația scurtă și o tuse uscată prelungită. Dar, în unele cazuri, se dezvoltă patologii mai complexe:
Boala Raynaud primară este mai frecventă. Aceasta este aproximativ 80% din cazuri. Persoanele care au acest tip de Raynaud au de obicei simptome ușoare. Poate fi tratată cu modificări ale stilului de viață. Boala Raynaud secundară este mai gravă. Acest lucru poate necesita modificări ale stilului de viață și tratament. Alte probleme de sănătate, medicamente sau răni pot provoca acest tip de boală Raynaud. Unele probleme de sănătate.
Unele medicamente pot provoca boala Raynaud secundară. Unele medicamente pentru răceală care îngustează vasele de sânge, cum ar fi cele care conțin pseudoefedrină.
- Medicamente care conțin estrogen, cum ar fi pilulele contraceptive.
- Medicamente pentru chimioterapie, cum ar fi cisplatina sau vinblastina.
- inflamație a pleurei- pleurezie cronică;
- inflamația țesutului interstițial al plămânilor, care provoacă fibroză - fibroză interstițială a plămânilor;
- creșterea susținută a arterei pulmonare- hipertensiune pulmonara.
Leziuni cardiace
Pacienții cu sclerodermie în curs de dezvoltare se plâng de dureri recurente în partea superioară a pieptului, apariția edemului cu aport moderat de lichid și creșterea frecvenței cardiace în repaus. Un proces prelungit de afectare a inimii poate duce la:
Cum este diagnosticată boala Raynaud?
Raynaud secundar apare de obicei la persoanele cu vârsta peste 30 de ani. Medicul dumneavoastră va efectua un examen fizic și va pune întrebări despre simptomele dumneavoastră pentru a ajuta la diagnosticarea bolii Raynaud. Medicul poate declanșa un episod de apă rece sau aer pentru a vedea răspunsul dumneavoastră. De asemenea, veți fi întrebat dacă familia dumneavoastră are boala Raynaud sau probleme de sănătate asociate.
Poate fi prevenită sau evitată boala Raynaud?
Medicul dumneavoastră vă poate verifica vasele de sânge din unghii. Un test de sânge poate ajuta la determinarea tipului de boală sau a altor probleme care cauzează simptomele. Boala Raynaud nu poate fi evitată. Dacă aveți o problemă de sănătate asociată, consultați-vă medicul pentru a vedea dacă aveți boala Raynaud. Alți factori care pot afecta riscul bolii Raynaud includ.
- fibroza mușchiului inimii- are loc compactarea acestuia, ceea ce provoacă o încălcare a activității;
- endocardita- inflamația mucoasei interioare a inimii;
- pericardită- un proces inflamator care apare la nivelul membranei seroase.
Leziuni renale
Se poate dezvolta sub două forme:
- forma acuta- procesul patologic începe brusc, însoțit de insuficiență renală cu dezvoltare rapidă, creștere activă la niveluri critice ale tensiunii arteriale, scădere semnificativă a cantității de urină excretată, confuzie;
- formă cronică de leziune- procesul inflamator în rinichi se desfășoară pentru o lungă perioadă de timp, fără simptome pronunțate. Studiul biomaterialelor relevă o cantitate mare de proteine în urină, o creștere a numărului de globule roșii.
Probleme la nivelul tractului gastrointestinal
Cu sclerodermia progresivă, leziunile esofagului sunt cel mai adesea detectate. Ele se manifestă prin eructații, arsuri la stomac, refluxul conținutului stomacului în esofag, dificultăți în trecerea alimentelor în stomac și formarea de ulcere trofice pe suprafața mucoasă a esofagului.
Tratamentul bolii Raynaud
Anumite medicamente pentru mâini sau picioare în climat mai reci decât expunerea la substanțe chimice asociate cu mișcări sau vibrații repetitive. Acest lucru poate afecta anumiți nervi care controlează fluxul de sânge în corpul dumneavoastră. Istorie de familie. . Discutați cu medicul dumneavoastră despre opțiunile de tratament. Acestea variază în funcție de tipul bolii Raynaud și starea generala sănătate.
Puteți face schimbări în stilul de viață pentru a reduce episoadele și simptomele. Reduceți expunerea la frig extrem sau la schimbări extreme de temperatură. Tipuri de medicamente care pot ajuta. Aceste medicamente relaxează vasele de sânge mici, astfel încât să se poată deschide din nou.
- Unii blocanți ai canalelor de calciu.
- De asemenea, ajută la reducerea frecvenței și duratei episoadelor.
- Alfa-blocante.
De regulă, pe fondul sclerodermiei, nu sunt detectate modificări patologice ale funcționalității și structurii stomacului și duodenului. Dar vor exista unele încălcări ale intestinelor - peristaltism slăbit, o senzație constantă de greutate în stomac, constipație.
În plus față de semnele de mai sus ale dezvoltării sclerodermiei, este posibil să se constate tulburările emergente în funcționarea glandei tiroide (funcționalitatea acesteia scade) și o scădere pronunțată a sensibilității la degete și în unele zone ale pielii - aceasta este cum se manifestă o încălcare a funcționării sistemului nervos.
Pentru a stabili un diagnostic precis, plângerile pacientului nu vor fi suficiente pentru medic - multe dintre manifestările clinice ale sclerodermiei sunt identice în raport cu semnele altor patologii. Măsurile de diagnosticare sunt următoarele:
- chestionarea pacientului pentru a clarifica plângerile - cu cât timp în urmă au apărut, cu ce intensitate procedează, dacă există încălcări în activitatea organelor interne;
- examinarea pacientului - cu sclerodermie activ progresivă, medicul poate acorda atenție leziunilor albe din jurul articulațiilor și pe degete, subțierea și decolorarea pielii, umflături;
- - VSH va fi crescut, numărul de leucocite va fi crescut, ceea ce indică procesul inflamator actual;
- studii imunologice - autoanticorpi vor fi detectați în sânge;
- examinarea histologică a zonelor pielii afectate (biopsie) - aceasta vă permite să identificați procesul inflamator curent la locul examinării;
- examinarea vaselor patului unghial, capilaroscopia - medicul poate stabili încălcări ale sistemului vascular.

Dacă problema sclerodermiei nu se mai pune, atunci medicul trimite neapărat pacientul pentru o examinare cu raze X - acest lucru vă permite să identificați depozitele de săruri de calciu care distrug procesele din falangele unghiilor, procesele inflamatorii din plămâni.
În cazul plângerilor pacienților cu privire la încălcări ale activității inimii, se prescrie o electrocardiogramă, o examinare cu ultrasunete.
Metode de tratament pentru sclerodermie
Sclerodermia este tratată numai cu terapie complexă - nu este recomandat să excludeți ceva din ea. Este important să solicitați asistență medicală în timp util pentru a primi un tratament adecvat.
Tratament medical
 Medicul prescrie medicamente numai pe bază individuală - mult depind de stadiul de dezvoltare a sclerodermiei, ce leziuni sunt prezente în momentul numirii terapiei. Principalele tipuri de terapie medicamentoasă sunt enumerate mai jos.
Medicul prescrie medicamente numai pe bază individuală - mult depind de stadiul de dezvoltare a sclerodermiei, ce leziuni sunt prezente în momentul numirii terapiei. Principalele tipuri de terapie medicamentoasă sunt enumerate mai jos.
Terapie antiinflamatoare
Un efect excelent în tratamentul sclerodermiei este dat de citostatice, antiinflamatoare nesteroidiene, medicamente aminochinoline, hormoni glucocorticosteroizi. Utilizarea corectă a acestor medicamente poate reduce nivelul de dezvoltare a procesului inflamator, poate opri progresia acestuia și poate reduce intensitatea sindromului durerii.
Notă:multe dintre medicamentele enumerate mai sus pot provoca dezvoltarea de reacții adverse severe și, manifestări de intoxicație.
Terapia tulburărilor sistemului vascular
Pacientului trebuie să i se prescrie medicamente vasodilatatoare care îmbunătățesc circulația sângelui și reduc nivelul de coagulare a acestuia.
Terapia care vizează stoparea dezvoltării proceselor de compactare a țesutului conjunctiv
 Un astfel de tratament este recomandabil în etapele ulterioare ale dezvoltării sclerodermiei, când se observă leziuni severe ale sistemului musculo-scheletic și ale țesuturilor musculare. Specialiștii folosesc cel mai adesea Kuprenil - acest medicament poate suprima formarea excesului de țesut conjunctiv și compactarea.
Un astfel de tratament este recomandabil în etapele ulterioare ale dezvoltării sclerodermiei, când se observă leziuni severe ale sistemului musculo-scheletic și ale țesuturilor musculare. Specialiștii folosesc cel mai adesea Kuprenil - acest medicament poate suprima formarea excesului de țesut conjunctiv și compactarea.
În plus, pacienții iau preparate enzimatice, participă la procedurile de plasmafereză.
Notă:semnele de sclerodermie sunt îndepărtate cu succes cu radon și/sau băi de sulfuri - numai medicul curant poate face programări specifice, deoarece aceasta depinde de stadiul de dezvoltare a sclerodermiei. LA timpuri recente tratamentul cu lumină este utilizat pe scară largă - pentru aceasta se utilizează ultraviolete A.
Medicina tradițională în tratamentul sclerodermiei
Important: tratamentul sclerodermiei cu remedii populare fără utilizarea medicamentelor este imposibil - în orice caz, pacientul trebuie să viziteze un medic pentru a-și monitoriza starea de sănătate, să urmeze cursuri de terapie medicamentoasă. Dar medicina oficială nu neagă efectele benefice ale remediilor populare, cel puțin acestea vor ajuta la întărirea sistemului imunitar și la creșterea rezistenței organismului.
Există multe remedii populare pe care vindecătorii recomandă să le luați cu sclerodermie diagnosticată - toate merită atenția pacientului. Mai jos sunt doar câteva dintre cele mai accesibile:

Atenție la câteva precizări:
- în caz de încălcări ale activității rinichilor, în decoctul preparat de adonis și cianoză, trebuie să adăugați o linguriță de frunze de lingonberry și aceeași cantitate de urs;
- cu patologie pulmonară - o linguriță de rozmarin sălbatic;
- cu apariția sângelui în urină - o linguriță de urzică și șoricelă;
- cu disfuncție a tractului gastrointestinal - o linguriță de pelin și ceas cu trei foi.
- atunci când adăugați componente suplimentare, este necesar să creșteți cantitatea de lichid cu 300 ml.
În perioadele de scădere a sclerodermiei, când tabloul clinic devine mai puțin pronunțat, puteți lua decocturi din plante pentru a întări imunitatea și a reduce nivelul. procese inflamatorii. Pentru a face acest lucru, trebuie să pregătiți două colecții diferite de plante:
- frunze de muşcate de luncă, lingonberry, toiag de aur, pasăre highlander, musetel, hypericum perforat, trifoi de luncă, pătlagină, rădăcini de păpădie;
- rădăcini de păpădie și brusture, flori de gălbenele și mușețel medicinal, iarbă, sunătoare, hribi, pelin, frunze de zmeură și pătlagină.
Schema de preparare a decocturilor medicinale: se iau două linguri din colecția de plante dorită, se toarnă 1 litru de apă clocotită și se infuzează produsul într-un termos pentru cel puțin 8 ore.
 Schema de utilizare: ¼ de cană de decoct de trei ori pe zi cu 30 de minute înainte de masă. Cursul de tratament este de 3 luni, apoi se ia o pauză de 14 zile și începe și cursul de utilizare a celei de-a doua compoziții a colecției de plante medicinale timp de 90 de zile.
Schema de utilizare: ¼ de cană de decoct de trei ori pe zi cu 30 de minute înainte de masă. Cursul de tratament este de 3 luni, apoi se ia o pauză de 14 zile și începe și cursul de utilizare a celei de-a doua compoziții a colecției de plante medicinale timp de 90 de zile.
Pentru a reduce intensitatea manifestărilor cutanate ale sclerodermiei, trebuie să pregătiți o tinctură dintr-o parte de rădăcină de lemn dulce, muguri de mesteacăn, scoarță de scorțișoară, pelin și trei părți de nuci verzi (proporții specifice: 50 g din aceste părți de plante și 150 g de nuci). Toate acestea se toarnă cu alcool în cantitate de 500 ml și se infuzează timp de o lună. În continuare, ar trebui să lubrifiați zonele afectate ale pielii cu tinctură de 2-3 ori pe zi timp de 3 luni.
Notă:tratamentul sclerodermiei este un proces lung care nu trebuie întrerupt în niciun caz. Numai perseverența și regularitatea în utilizarea tuturor remediilor de mai sus pot da un rezultat durabil, și anume o remisie pe termen lung.
Nutriție pentru sclerodermie
Boala sistemică considerată necesită aderarea obligatorie la alimentația alimentară. Sarcina corectării dietei este de a asigura o aprovizionare constantă cu o cantitate suficientă de vitamine și minerale organismului pacientului. În același timp, alimentația trebuie să fie echilibrată și în niciun caz „unilaterală”. Când prescrieți o dietă pentru un pacient cu sclerodermie, un nutriționist va recomanda cu siguranță:
- Utilizare- sustine sistemul imunitar si normalizeaza starea pielii. Alimentele bogate în vitamina A includ morcovii, broccoli și roșiile.
- Asigurați intrarea în corp- reduce gradul de dezvoltare a proceselor inflamatorii, previne dezvoltarea infectiilor. Alimente bogate în vitamina E: unt de nuci, toate tipurile de uleiuri vegetale, spanac,.
- Încercați să mâncați alimente bogate în- citrice, capsuni, broccoli. Această vitamină protejează pielea de progresia daunelor inerente sclerodermiei.
Nutriția pentru sclerodermie ar trebui să fie variată, este mai bine să gătiți feluri de mâncare cu uleiuri vegetale, să consumați o cantitate mare de carbohidrați, care se găsesc în fructe și legume, cereale. Dar, în același timp, obezitatea nu trebuie permisă - este deja dificil pentru organism să facă față leziunilor patologice.
Aceasta este o boală caracterizată prin afectarea țesutului conjunctiv al pielii și a organelor interne (esofag, plămâni, sistemul musculo-scheletic, tractul gastrointestinal, inimă, rinichi). Sclerodermia se caracterizează printr-o predominanță a modificărilor fibro-sclerotice și vasculare. Boala poate fi localizată și sistemică. Primul tip afectează doar pielea, în timp ce inima, plămânii, rinichii și organele tractului gastrointestinal afectează al doilea tip de boală cu termenul medical de sclerodermie.
Simptomele dezvoltării sclerodermiei
Această boală este o boală progresivă a țesutului conjunctiv cu modificări ale pielii, sistemului musculo-scheletic, organelor interne și tulburări vasospastice larg răspândite, leziuni vasculare de tipul endarteritei obliterante.
Histologic, cu simptome de sclerodermie în stadiile incipiente ale procesului, se observă edem al fibrelor de colagen, o reacție inflamatorie cu un infiltrat perivascular sau difuz, constând în principal din limfocite cu un amestec de plasmocite, histiocite și un număr mic de eozinofile. dermul. În stadiul de scleroză, inflamația dispare, iar fasciculele de fibre de colagen devin omogenizate și hialinizate.
Diagnosticul se face pe baza tabloului clinic. Din metode de laborator pentru sclerodermia limitată cea mai mare valoare are un examen histologic, cu difuză, în plus, depistarea anticorpilor antinucleari și anticentromerici, de tip nucleolar a luminiscenței în reacția de imunofluorescență. Prognosticul depinde de stadiul și forma bolii. Este cel mai puțin favorabil în forma sistemică a bolii, în special în forma generalizată, însoțită de afectarea multor organe interne, ceea ce duce adesea la moarte. Cu sclerodermie limitată, prognosticul este bun în majoritatea cazurilor.
Principalele sindroame ale sclerodermiei: tulburări alergice, inflamatorii, metabolice ale țesutului conjunctiv, tulburări de microcirculație.
Forme de sclerodermie și manifestările sale
Distinge
limitat (placă, liniar),
atrofoderma Pasini-Pierini,
boala punctelor albe – lichen sclerosus et atrophicans și
sclerodermie sistemică.
placa forma bolii (sclerodermie în plăci, morfee). Cea mai comună formă de sclerodermie limitată, caracterizată prin prezența focarelor unice sau multiple de diferite dimensiuni (1–15 cm sau mai mult), contururi ovale, rotunde sau neregulate, situate pe trunchi și membre, uneori unilateral. În dezvoltarea sa, focusul trece prin 3 etape: eritem, indurație și atrofie. Stadiul eritemului este greu de observat de pacient, deoarece nu există senzații subiective, eritemul este ușor inflamator, de culoare roz-albăstruie.
Apoi, în zona centrală, cu simptome de sclerodermie de această formă, apare un sigiliu de suprafață, care capătă o culoare albă ceroasă (cum ar fi fildeșul), de-a lungul periferiei căreia este vizibilă o margine îngustă liliac, a cărei prezență indică continuarea activitatea procesului. Pe suprafața focarelor individuale pot exista vezicule, uneori cu conținut hemoragic. Apariția bulelor este asociată cu o încălcare a metabolismului carbohidraților. Când focalizarea regresează, rămân atrofia și hiperpigmentarea.
Forma liniară (sclerodermie lineară) apare mai rar. Apare de obicei în copilărie, în principal la fete. Focurile de sclerodermie de această formă pot fi localizate pe membre (sclerodermia striata), determinând atrofia țesuturilor profunde, inclusiv a mușchilor și oaselor, limitând mișcarea dacă banda de scleroză captează articulațiile; pe penis (sclerodermia inelară) sub formă de inel în șanțul capului; pe scalp, adesea cu o tranziție la pielea frunții, nasului, însoțită de atrofie severă nu numai a pielii, ci și a țesuturilor subiacente, ceea ce le face să arate ca o cicatrice după o lovitură cu sabie (sclerodermie în coup de). sabia).
Boala punctelor albe (lichen sclerosus și atrophicans)- o variantă în formă de lacrimă a sclerodermiei limitate, dar aceasta nu este recunoscută în general. Se caracterizează prin mici leziuni atrofice de culoare albicioasă cu piele subțire pliată atrofiată, înconjurată de o corolă eritematoasă îngustă. Focarele mici sunt grupate, formând leziuni de până la 10 cm în diametru sau mai mult.
Atrofoderma idiopatică Pasini-Pierini manifestată prin mai multe leziuni, localizate în principal pe trunchi, fără sau cu ușoară indurație, de culoare roz-cianotică, apoi înlocuite cu o tentă maronie și atrofie superficială abia sesizabilă. În același timp, pot exista diverse forme de sclerodermie limitată.
Semne de sclerodermie sistemică
Sclerodermie sistemică (difuză). manifestată prin înfrângerea întregii pielii (sclerodermie difuză), care devine edematoasă, densă, inactivă, ceroasă, sau sub formă de acroscleroză cu cele mai semnificative modificări ale pielii feței și extremităților distale, în principal cele superioare. Procesul are și 3 etape - edem, scleroză și atrofie. Edemul începe și este mai pronunțat pe trunchi, de unde apoi se extinde în alte părți ale corpului.
Treptat, cu simptomele sclerodermiei de această formă, se dezvoltă un sigiliu. Fața devine amimică, seamănă cu o mască, în jurul gurii se formează pliuri ca o pungă. Limba iese cu dificultate din cauza sclerozei frenului. Dificultate la înghițirea alimentelor (îngustarea esofagului). Acest tip de leziune poate fi localizat pe organele genitale, în pliuri mari ale pielii, pe trunchi. Pielea îngroșată peste articulații face dificilă mișcarea degetelor (sclerodactia) și este ușor rănită, ceea ce poate duce la ulcere greu de vindecat.
Stadiul de edem și compactare este înlocuit cu atrofia pielii și a mușchilor. Consecința modificărilor cutanate atrofice poate fi poikilodermia (cu telangiectazii, zone intermitente de hiper- și depigmentare și atrofie), căderea părului. La o proporție semnificativă de pacienți (până la 25%), există o depunere de săruri de calciu în piele și țesutul subcutanat (sindrom Thibierge-Weissenbach), fenomen Raynaud. Din organele interne cu simptome de sclerodermie de această formă sunt afectate în principal tractul digestiv, în special esofagul, precum și plămânii, inima și rinichii.
Cum să tratezi sclerodermia cu metode tradiționale?
Tratamentul ar trebui să fie cuprinzător și să vizeze suprimarea activității reacțiilor imune și autoimune, formarea intensivă de colagen, precum și normalizarea funcției unora dintre cele mai afectate organe și sisteme. Terapie medicală include corticosteroizi, medicamente imunosupresoare, nesteroidiene, antiinflamatoare, precum și vasodilatatoare și alte medicamente.
Cum să tratăm sclerodermia sistemică?
La sclerodermie sistemicăîntr-un stadiu incipient, penicilina este prescrisă la 1-1,5 milioane de unități pe zi timp de 24 de zile, Lidaza la 64 de unități intramuscular o dată la două zile, pentru o cură de 12-15 injecții (4-6 cure), antihistaminice, medicamente antiserotoninice (Diazolin). , Peritol), precum și îmbunătățirea microcirculației și a metabolismului tisular (Teonicol, Reserpină, Pentoxifilină, Cinarizina) timp de 2-3 săptămâni.
După cursul principal de tratament, Prodectin sau Parmidin este prescris timp de o lună, Andecalin 10-40 unități intramuscular (timp de 2-4 săptămâni), vitamine, în special A și E, preparate biogene (aloe, corp vitros, ATP etc.) , Solcoseryl , Actovegin. Cu o activitate pronunțată a procesului și tulburări imunitare semnificative, este necesară tratarea sclerodermiei folosind oxigenare hiperbară, plasmafereză, hemossorbție și corticosteroizi. De obicei, în doze mici (Prednisolon 20-40 mg o dată la două zile cu o scădere treptată a dozei după atingerea unui efect clinic de întreținere).
Se mai folosesc medicamente antiinflamatoare nesteroidiene, citostatice (de exemplu, azatioprină sau ciclofosfamidă dar 100-150 mg pe zi, metildopa 0,5-2,0 g pe zi).
Unul dintre medicamentele terapeutice de bază este Kuprenil. Tratamentul în spital începe cu o doză mică de 0,15-0,3 g pe zi, care este crescută săptămânal cu 0,15 g până la o doză zilnică de 1-2 g. Medicamentul în această doză este utilizat timp de câteva luni (în medie, aproximativ 6 ), apoi se reduce cu 0,15 g pe săptămână la întreținere - 0,3–0,6 g, care se continuă pentru o perioadă lungă de timp, cel puțin un an.
Cu sindromul Raynaud sunt indicați antagoniștii de calciu (de exemplu, nifedipină), cu calcificare - sare disodică a acidului etilendiaminotetraacetic (EDTA). Kinetoterapie utilă (băi calde, parafină, nămol), gimnastică, masaj.
Cum să tratăm sclerodermia localizată?
La sclerodermie limitată cure repetate de penicilină sunt prescrise în combinație cu Lidaza 64 UI / m pe zi sau o dată la două zile până la 20 de injecții, medicamente vasoactive. La unii pacienți, Lelagil este eficient (0,25 g o dată pe zi), doze mici de Kuprenil (0,45 g pe zi), prescris timp de câteva luni. Se recomandă lubrifierea focarelor cu unguente cu corticosteroizi (Hidrocortizon, Prednisolon), Solcoseryl, Indovazin, Heparin, Indometacin unguent, Troxevasin gel.
Sa observat utilitatea în tratamentul sclerodermiei a acestei forme de clorură de carnitină (5 ml soluție 20%) de 2 ori pe zi pe cale orală timp de 35-45 de zile, cu cure repetate după 1-4 luni; în intervalul dintre cure, este indicat să se prescrie Dipromonium 0,02 g de 3 ori pe zi, 30-40 de zile): Dicifon (0,1-2 g pe zi pe cale orală în cicluri de 5 zile cu pauze de o zi, 4-6 cicluri per curs); Unitiol (5 ml dintr-o soluție 5% o dată pe zi, 5-20 injecții pe curs; Taktivin sau Timoptin (la o rată de 5-10 mcg per 1 kg greutate corporală, subcutanat în zilele 1,5, 10, 15 și 21, pentru o cură de 500–550 mcg); Tigazon (la doză de 1 mg la 1 kg de greutate corporală timp de 2–3 săptămâni, apoi 0,6–0,8 mg la 1 kg de greutate corporală timp de 4 săptămâni cu o scădere treptată a dozei până la 25 mg pe zi și întreruperea medicamentului aproximativ 2 săptămâni).
Tratamentul sclerodermiei liniare
La sclerodermie liniară Fenitoina este prescrisă (inițial, 0,1 g de 2-3 ori pe zi, apoi pentru o lungă perioadă de timp, 0,1 g pe zi), medicamente antimalarice (de exemplu, Delagil, 0,25 g pe zi). Există dovezi ale efectului pozitiv al băilor cu radon, Dimexide (în formă pură sau într-o soluție de 30–90%, inclusiv cu corticosteroizi, cum ar fi Dexametazona la concentrație de 0,05%).
Pe focarele din tratamentul sclerodermiei, este indicat să se folosească o soluție 20% de Lidază sau Ronidază, enzime proteolitice folosind fonoforeza. Este posibilă utilizarea curenților diadinamici ai lui Bernard, terapia locală baro- și vacuum, tripsină și chimotripsină (sub formă de injecții intramusculare sau administrate cu ultrasunete), fascicule laser (heliu-neon sau infraroșu), câmp electromagnetic de microunde în alternanță cu iod- băi de brom, electrice și fonoforeze de Ronidază, Lidază, Iodură de potasiu, Ihtiol; aplicații de Parafină, Ozokerită, nămol terapeutic, Naftalan.
Observarea la dispensar este importantă pentru a menține efectul terapeutic; tratament sanatoriu repetat în stațiuni balneologice și cu nămol, masaj, fizioterapie; de la un an 2-3 cure de Lidaza, preparate biogene, alternându-le cu medicamente care îmbunătățesc microcirculația, vitamine, în combinație (dacă este necesar) cu agenți externi (Dimexide, unguent hidrocortizon, electroforeză cu Lidaza).
Fizioterapie pentru sclerodermie
Metodele fizice au ca scop reducerea răspunsului imun (metode imunosupresoare), stoparea inflamației (metode antiinflamatorii), restabilirea metabolismului țesutului conjunctiv (metode fibromodulatoare) și tulburări de microcirculație (metode vasodilatatoare). Aceste sarcini ajută la implementarea următoarelor metode de fizioterapie:
Metode imunosupresoare: aerocrioterapie, electroforeza medicamentoasă a imunosupresoarelor, băi de azot.
Metode antiinflamatorii de tratament: UHF-terapie pe zona glandelor suprarenale, ultrafonoforeza cu hidrocortizon.
Metode fibromodulatoare: peloterapie, hidrogen sulfurat, băi cu radon.
Metode vasodilatatoare: terapia cu parafină, ozokeritoterapie.
Contraindicații la tratament: curs acut al bolii cu un grad ridicat de activitate, leziuni severe ale inimii, rinichilor, sistemului nervos periferic și central.
Metoda de tratament a sclerodermiei în sanatoriu-stațiune
Pacienții cu sclerodermie sistemică cu evoluție subacută și cronică cu activitate minimă a procesului sunt trimiși în stațiuni balneologice cu ape cu hidrogen sulfurat (Yeisk, Sergievsky Mineralnye Vody, Pyatigorsk, Soci, Belokurikha, Truskavets, Bakirovo, Goryachiy Klyuch, Ust-Klyuchi, Ust-Klyuci). , Klenovaya Gora, Khilovo , Argman, Surakhany, Chimion, Baldone, Shikhovo).
Contraindicațiile pentru tratamentul balnear al sclerodermiei sunt:
curs acut al procesului,
grad ridicat de activitate
leziuni severe ale organelor interne.
Fizioprofilaxia are ca scop suprimarea formării intense de colagen (metode fibromodulatoare), a activității reacțiilor imune și autoimune (metode imunosupresoare), precum și mobilizarea forţelor defensive organism şi întărire (metode catabolice).
Remedii populare și rețete pentru sclerodermie
Înainte de a trata sclerodermia, este necesar să fie diagnosticat într-un spital, deoarece tratamentul necorespunzător poate duce la complicații. Tratamentul medicamentos poate fi suplimentat cu remedii populare, dar amintiți-vă că doar completează, nu înlocuiește.
Puteți folosi o compresă. Pentru a face acest lucru, coaceți o ceapă mică în cuptor, apoi tăiați și adăugați o linguriță de miere și două linguri de chefir. Amestecați bine și comprimați peste noapte de patru ori pe săptămână.
O modalitate este decoctul din plante. Este necesar să amestecați plămâni, troscot și coada-calului de câmp în proporții egale. Se macină totul și se toarnă o lingură cu un pahar de apă și se pune într-o baie de apă timp de 15 minute. Infuzati o jumatate de ora, dupa care puteti lua. Program - de trei ori pe zi pentru a treia parte a paharului cu o jumătate de oră înainte de masă sau o oră după.
Dacă există complicații în timpul sclerodermiei, următoarele vă vor ajuta remediu popular. Adunați frunzele de mentă, lingonberry, pătlagină, zmeură, trifoi dulce medicinal, muşcate de luncă, St.
Unele dintre aceste ingrediente pot fi cumpărate de la o farmacie, altele pot fi asamblate independent. Se amestecă toate ierburile în cantități egale, se pisează, apoi se toarnă două linguri de pudră de plante cu un litru de apă clocotită și se lasă la infuzat peste noapte într-un termos. Dimineața se strecoară infuzia și se bea de trei ori pe zi un sfert de cană cu jumătate de oră înainte de masă. Cursul durează trei luni.
Medicina pe bază de plante vă poate oferi multe rețete, dar înainte de a le folosi, asigurați-vă că vă consultați medicul.
Cauzele sclerodermiei
Cauzele sclerodermiei sunt de obicei hipotermia, tot felul de infecții ale sistemului nervos, vibrațiile industriale. Toate acestea contribuie la modificarea pereților vaselor de sânge, în urma căreia acestea devin mai dense și își pierd elasticitatea, ceea ce poate determina închiderea lumenului vaselor mici. Toate aceste modificări perturbă alimentarea cu sânge a țesuturilor și organelor. Sclerodermia poate avea, de asemenea, o predispoziție genetică.
Factorii predispozanți și provocatori ai sclerodermiei includ:
hipotermie,
infecții acute sau cronice,
sensibilizare,
disfuncții endocrine (hipoestrogenie, hipocorticism).
Principalul mecanism de dezvoltare a sclerodermiei constă în încălcarea sintezei și metabolismului colagenului, ceea ce este confirmat de creșterea activității fibroblastelor în cultura de țesut, creșterea producției de colagen în faza activă a bolii și excreția ridicată a hidroxiprolinei. Producția intensivă de colagen imatur de către fibroblaste duce la perturbarea microvasculară. Acest lucru este facilitat de disfuncția neuromusculară, defecte ale sistemului imunitar, confirmate de prezența autoanticorpilor (antinucleari, anticentromerici la ARN, ADN etc.), complexe imune, imunodeficiență emergentă cu semne de hipersensibilitate mediată celular.
În dezvoltarea sclerodermiei, participarea histaminei și a serotoninei la formarea edemului și a tulburărilor microcirculatorii, efectul creșterii conținutului de mucopolizaharide acide în dermă asupra sclerozei țesutului conjunctiv, rolul factorilor ereditari, așa cum este demonstrat de cazurile familiale, asocierea bolii cu antigenii sistemului HLA (AL, B8, B18, B27, Bw40, DRI, DR5).


